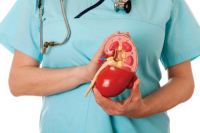
«В нашей области трансплантацию почки ожидают до 200 человек, до 60–70 человек – печени, человек 40 ожидают трансплантацию сердца… А потребность значительно выше!» – говорит заместитель главного врача по медицинской части Свердловской областной клинической больницы №1, доктор медицинских наук Наталия Климушева.
На днях Наталия Климушева стала победителем Всероссийского конкурса «Лучший заместитель главного врача». Жюри по достоинству оценило её проект «Трансплантация солидных органов: пути повышения эффективности в региональной многопрофильной клинике».
Деликатная тема
Рада Боженко, «АиФ-Урал»: Наталия Фёдоровна, если говорить не только о проекте, то чем может гордиться клиника, которую вы представляли?

Вообще две трети больницы хирургического профиля, то есть у нас присутствует весь спектр хирургической помощи, кроме торакальной (лёгочной) хирургии. Достойно в клинике представлена и терапевтическая служба. Словом, мы многопрофильная больница, которая имеет все возможности для обследования и лечения пациентов. Я всегда говорю молодым докторам-ординаторам, что они должны ценить возможность работать в такой клинике.
– Трансплантология – непростая сфера медицины, в том числе и в плане общественного мнения.
– Да, это деликатная тема, требующая профессионального подхода. Она даже в профессиональной среде не всегда понимается. Это, безусловно, вопрос информированности. В своё время мы проводили социологические опросы в разных формах, в том числе однажды мы с заведующим отделением органного донорства выступали на телевидении. И одновременно проводился интерактивный опрос зрителей: «поддерживаете или не поддерживаете». Так вот, в ходе передачи процент поддерживающих вырос с минимального до 40 с лишним. То есть люди поняли, о чём мы ведём речь, поняли, насколько истина далека от подачи в жёлтой прессе и от обывательского представления, на этой подаче замешанного.
Ещё мы проводили серьёзное социально-психологическое исследование, в котором участвовало более 400 человек. Они отвечали на общие вопросы и вопросы, подготовленные для каждой группы: для населения, не имеющего отношения к медицине; для пациентов, ожидающих трансплантацию и прошедших её; для медицинских работников. По результатам исследования выяснилось, что больше всего вопросов как раз у медицинских работников. И сомнений в безальтернативности этих операции, в этических моментах донорства. Но всё это шло от незнания, «отсутствие информированности» отметило большинство наших респондентов.
То есть главной задачей по-прежнему остаётся просвещение населения, в том числе медицинской аудитории. Поэтому в течение двух лет мы с Уральским государственным медицинским университетом проводили специализированные курсы по трансплантации и донорству для заведующих реанимационными отделениями, у которых, казалось бы, эта тема должна отскакивать от зубов. Эти курсы совпали с трансплантологическими операциями, и доктора видели этих пациентов, что лучше всего убеждает в целесообразности проведения таких операций.
Конечно, непросто принять такую технологию, и у меня, когда я только начинала заниматься этой темой, были вопросы, которые требовали ответов.
«Априори согласен»
– Больше всего вопросов возникает по донорству?
– Конечно. Ключевая проблема трансплантологии (у нас ли, в Москве ли или в Новосибирске, за рубежом) – это нехватка донорских органов и, соответственно, недостаточное количество выполненных операций. Безусловно, есть родственная трансплантация, но она не всегда применима – можно пересадить от родственника почку, но сердце ведь не пересадишь. И потом родственная трансплантация тоже не такая простая проблема в этическом плане.
В Российской Федерации трансплантация органов на сегодняшний день определяется действующим с 1992 года Законом «О трансплантации органов и (или) тканей человека», согласно которому, если при жизни человек не выразил отказа в донорстве органов, то в случае трагических событий он может рассматриваться как потенциальный донор.
– Презумпция согласия?
– Да. Но я всегда подчёркиваю: люди, которые поступают в больницу, не должны об этом думать. Мы никогда не рассматриваем пациента как донора! В каком бы тяжёлом состоянии ни поступил человек, им занимается вся медицинская бригада, используются все возможности для оказания помощи – обследования, диагностика, лечение. И все искренне рады, когда появляются признаки сознания, когда становится ясно, что «пациент, скорее, жив».
Кроме того, даже в случае трагического исхода в качестве доноров рассматриваются только определённые категории пациентов. Из тех, кто рассматривается, донором может быть один из десяти. И никто не будет брать на себя ответственность за действия, выходящие за рамки нормативно-правового поля. Так что все жёлтые публикации, все страшилки про якобы найденных жертв чёрного рынка доноров – это полная ерунда. Во время проведения трансплантологических операций работает 30–50 человек!
– То есть провести их, скажем так, в криминальном поле технически невозможно?
– Именно, технически невозможно. Этой технологией владеют «штучные» люди, на трансплантологию работают лаборатории, в которых проводятся глубокие исследования, подтверждающие совместимость. Так что это не просто так – взял и пересадил орган от одного человека другому.
Матч дружбы
– Мы с вами говорим о трансплантологии с точки зрения донорства…
– Но существует другая сторона этой проблемы – судьба пациентов с хроническими заболеваниями органов в терминальной стадии, у которых нет других вариантов для жизни, кроме трансплантации. Когда у нас наступает час «Х» и мы понимаем, что будем работать, вызывается несколько реципиентов, потому что у одного пациента, допустим, ОРЗ – значит, он не пойдёт на операцию, у другого при обследовании обнаружится ещё какая-то проблема, являющаяся в данный момент противопоказанием к пересадке… Из листа ожидания решением консилиума выбирается тот, у кого самое тяжёлое состояние и у кого нет противопоказаний к проведению операции здесь и сейчас. Это всегда очень непросто. Бывали ситуации, когда один пациент убеждал другого отказаться от операции в его пользу: «Пусти меня, ты молодой, ещё дождёшься».
– Их можно понять.
– Безусловно. Они хотят жить, и у них нет другого варианта. Всю серьёзность этой проблемы осознаёшь, когда видишь реципиентов. В нашей области ожидающих пересадку органов суммарно около трёх сотен человек. Операций же мы выполняем значительно меньше, скажем, в этом году мы провели 68 операций (из них 11 трансплантаций сердца).
Сомнения в целесообразности проведения этих операций (каждая из которых по сути уникальна) отпадают, когда видишь тех, кто живёт благодаря им. И не просто живёт, а работает, создаёт семьи, воспитывает детей. Например, одна из наших пациенток с пересаженной почкой благополучно родила двойню.
В Москве в преддверии одного из конгрессов по трансплантологии прошёл футбольный матч между командой врачей-трансплантологов (доктора нашей клиники в ней тоже были) и командой пациентов с пересаженными органами. Представляете? Это было невероятно!
– Кто победил?
– Конечно же, дружба.









 Врачи вернули способность видеть 101-летней пациентке
Врачи вернули способность видеть 101-летней пациентке  Инсульт – не приговор. Опыт Среднего Урала распространился на всю Россию
Инсульт – не приговор. Опыт Среднего Урала распространился на всю Россию  «Ты у меня одна, а почки две». На Урале отец отдал родной дочери свой орган
«Ты у меня одна, а почки две». На Урале отец отдал родной дочери свой орган  Мозговая катастрофа. На Среднем Урале инсульт молодеет
Мозговая катастрофа. На Среднем Урале инсульт молодеет